「慢性疲労症候群」という診断を受けたものの、投薬を受けても症状がなかなか改善せずにお悩みの方も多いと聞きます。
慢性疲労症候群は慢性疲労とは違い、原因不明の重度の疲労感や自律神経症状が長期間継続することが特徴です。
「検査しても特に異常がない」「原因は何だろう?」「一生この状態が続くんじゃないか?」と、とても不安な毎日を送っている方もいらっしゃるのではないでしょうか。
なかには、辛い症状を抱えていても、なかなか周りの人にわかってもらえない、と言う方もいらっしゃいます。
今回のブログでは、現在流行しているウィルス感染症罹患後に「慢性疲労症候群」の診断を受けた方に対して、栄養の見直しや脳疲労(自律神経)の改善を行ったところ、症状の改善が見られた症例に遭遇しましたのでご紹介します。

Contents
慢性疲労症候群とは
慢性疲労症候群は、約35年前の1988年に、アメリカ疾病予防センターにより名づけられたものです。臨床検査で異常が認められない状況で、日常生活が送れないほどの強い疲労感が長期間(6か月以上)続く病気です。
慢性疲労症候群の英語表記はChronic Fatigue Syndromeとなることから、CFSとも呼ばれています。
また、イギリスやカナダなど一部の国では筋痛症性脳脊髄炎とも呼ばれており、英語表記はMyalgic Encephalomyelitisとなることから、MEとも呼ばれています。
近年では筋疼痛性脳脊髄炎/慢性疲労症候群(ME/CFS)と併記されることが多くなりました。
日本では1990年頃から症例報告がされ始めました。患者数は現在、昨今の感染症の影響もあり増加傾向にあります。
現在、日本国内では慢性疲労症候群の患者さんが約40万人おり、特に20代~50代に多く発症し、2対1の割合で女性に多く見られます。
慢性疲労症候群の原因
通常、慢性疲労症候群の原因ははっきりしていないことが多いのですが、研究により以下のことが分かってきました。
- 身体的ストレス(ハードな運動や仕事)
- 精神的ストレス(不安、人間関係)
- 化学的ストレス(公害物質、食品添加物)
- 生物的ストレス(暑さや寒さ、混雑)
- 物理的ストレス(紫外線、騒音)
- ウィルス感染症(ウィルスを抑え込むための免疫物質が影響する)
- 遺伝(特定の遺伝子に関する異常)
これらの要因により脳の機能異常を引き起こし、強い疲労感などの様々な症状を引き起こすといわれています。
※このことは、BFI療法のページに記載している脳疲労についての説明(様々な要因により脳疲労が発生する。また、脳疲労が起きると自律神経バランスが乱れて、自律神経症状や痛みや痺れ等を発生させる)と類似しております。
慢性疲労症候群の症状
慢性疲労症候群の症状で代表的なものは次の通りです。
- 疲労感(慢性疲労症候群で最も代表的な症状で、一般的な慢性疲労とは違い、慢性疲労症候群は休息をとっても回復しないことが特徴)
- 微熱(平熱より0.5~1.5℃高い熱が持続し、解熱剤が効きにくいとされる)
- 頸部リンパの腫脹
- 頭痛(頭部全体に頭痛が生じる)
- 関節痛(節々の痛みが生じる)
- 筋肉痛(筋肉痛のような痛みが生じる、日によって痛い部位が変わる)
- 筋力低下、脱力感
- 自律神経症状(自律神経バランスの乱れにより、不眠、手足のしびれ、手足の冷え、ほてり、気分の落ち込み、多汗等の症状が生じる)
これらの症状が複合して身体に現れている方が殆どです。
慢性疲労症候群の診断基準
慢性疲労症候群の診断には1991年に厚生労働省が作成した診断基準が採用されています。
以下に引用します。
厚生労働省CFS診断基準案
A.大クライテリア(大基準)
1.生活が著しく損なわれるような強い疲労を主症状とし、少なくとも6ヶ月以上の期間持続ないし再発を繰り返す(50%以上の期間認められること)
2.病歴、身体所見.検査所見で表2に挙げられている疾患を除外する
B.小クライテリア(小基準)
ア)症状クライテリア(症状基準)
(以下の症状が6カ月以上にわたり持続または繰り返し生ずること)
1. 微熱(腋窩温37.2~38.3℃)ないし悪寒
2. 咽頭痛
3. 頚部あるいは腋窩リンパ節の腫張
4. 原因不明の筋力低下
5. 筋肉痛ないし不快感
6. 軽い労作後に24時間以上続く全身倦怠感
7. 頭痛
8. 腫脹や発赤を伴わない移動性関節痛
9. 精神神経症状(いずれか1つ以上)
羞明、一過性暗点、物忘れ、易刺激性、錯乱、思考力低下、集中力低下、抑うつ
10. 睡眠障害(過眠、不眠)
11. 発症時、主たる症状が数時間から数日の間に発現
イ)身体所見クライテリア(身体所見基準)(2回以上、医師が確認)
1. 微熱、2. 非浸出性咽頭炎、3. リンパ節の腫大(頚部、腋窩リンパ節)
※枠内の「表2に挙げられている疾患」の「表2」は割愛する。また、具体的には慢性疲労の原因となるような疾患のことを指す。
大基準2項目に加えて、小基準の「症状基準8項目」以上か、「症状基準6項目+身体基準2項目」以上を満たすと慢性疲労症候群(CFS)と診断されます。
PS(performance status)による疲労や倦怠感の程度
また、疲労感や倦怠感を評価する基準としてPS(performance status)というものがあります。
以下のうち3以上が慢性疲労症候群の基準です。
0:倦怠感がなく平常の社会生活ができ、制限を受けることなく行動できる
1:通常の社会生活ができ、労働も可能であるが、疲労を感ずるときがしばしばある
2:通常の社会生活ができ、労働も可能であるが、全身倦怠感のため、しばしば休息が必要である
3:全身倦怠感のため、月に数日は社会生活や労働ができず、自宅にて休息が必要である*1
4:全身倦怠感のため、週に数日は社会生活や労働ができず、自宅にて休息が必要である*2
5:通常の社会生活や労働は困難である。軽労働は可能であるが、週のうち数日は自宅にて休息が必要である*3
6:調子の良い日には軽労働は可能であるが、週のうち50%以上は自宅にて休息している
7:身の回りのことはでき、介助も不要であるが、通常の社会生活や軽労働は不可能である*4
8:身の回りのある程度のことはできるが、しばしば介助がいり、日中の50%以上は就床している*5
9:身の回りのこともできず、常に介助がいり、終日就床を必要としている疲労・倦怠感の具体例(PSの説明)
*1 社会生活や労働ができない「月に数日」には、土日や祭日などの休日は含まない。また、労働時間の短縮など明らかな勤務制限が必要な状態を含む。
*2 健康であれば週5日の勤務を希望しているのに対して、それ以下の日数しかフルタイムの勤務ができない状態。半日勤務などの場合は、週5日の勤務でも該当する。
*3 フルタイムの勤務は全くできない状態。
ここに書かれている「軽労働」とは、数時間程度の事務作業などの身体的負担の軽い労働を意味しており、身の回りの作業ではない。
*4 1日中、ほとんど自宅にて生活をしている状態。収益につながるような短時間のアルバイトなどは全くできない。ここでの介助とは、入浴、食事摂取、調理、排泄、移動、衣服の着脱などの基本的な生活に対するものをいう。
*5 外出は困難で、自宅にて生活をしている状態。日中の50%以上は就床していることが重要。
PS(performance status)の数値が高くなるほど症状が強くなり、日常生活動作にも大きく影響が出てしまいます。
自律神経と脳疲労
脳疲労が発生すると自律神経のバランスが乱れ、それにより様々な不調が発生します。自律神経は、ちょうどよくバランスが取れていることが1番なのですが、ストレス社会の現代では中々上手くいかないのが現状です。
ただでさえ、現代人の9割の方が自律神経のバランスが乱れているといわれています。このことは、大人だけではなくお子さんにもいえることです。
自律神経と脳疲労について詳しく見てみましょう。
自律神経
自律神経とは、内臓や血管などの自分の意識とは無関係に働いている器官を制御している神経のことを言います。生命を維持するために24時間休むことなく働いている神経で、交感神経と副交感神経に分かれます。全身を巡る神経の一つです。
交感神経は昼間(活動時)に活発になり、副交感神経は夜間(休息時)に活発になります。
次のイラストが表すように、交感神経と副交感神経がバランスよく働くことによって、体内の調整が行われ、快適な毎日がおくれています。

脳疲労
脳疲労とは読んで字のごとく、脳が疲れた状態のことを指します。私が所属する日本脳弾塑性学会では「脳代謝バランスの乱れ」と定義されております。脳疲労のサインは様々なものがあり、下に挙げた通り感覚、運動、精神、内臓機能に至ります。
下の表は、脳疲労が原因によって引き起こされる症状の一覧です。

慢性疲労症候群に対しての栄養療法

当院では、必要な方に対して栄養のお話をしています。
栄養療法の第一人者であり、精神科医の藤川徳美先生が出版した書籍やブログを参考にお話します。当然、心身の回復には栄養も大切で、毎日摂取している食事内容から見直す必要があります。
慢性疲労症候群でも、摂取している栄養素の見直しが非常に大切です。なぜなら一般的にウィルス感染や不安、ストレス等は、体内の栄養素を消耗させるといわれているからです。その意味でも栄養の見直しは必須ともいえるでしょう。
まずは、たんぱく質の摂取量を確認します。動物性たんぱく質である、卵やお肉、お魚を摂取しましょう。
- 卵(朝昼晩それぞれ1個)
- お肉(タンパク質10g摂取するためには牛肉なら65g、豚肉なら83g、鶏肉なら55g必要)
- お魚(タンパク質10g摂取するためには鮭58g、鯵56g、カジキ48g、イワシ63g必要)
食事から摂取することが厳しければ、ホエイプロテインの飲用をお勧めしています。ソイプロテイン(植物性)よりもホエイプロテイン(動物性)の方が摂取効率が良いとされています。ホエイプロテインはスーパーやドラックストア、スポーツ用品店などでも購入可能です。
ホエイプロテインは、少量から開始(5g×3回 朝昼夜)
手軽さを重視するならチルド飲料コーナーにそのまま飲めるホエイプロテイン飲料が売っています。また、甘味料が気になる方はナチュラル味のものを購入していただくと良いでしょう。
目標とするたんぱく質の摂取量は体重が1kgあたり1g(体重50kgの方は50g)が理想とされていますが、身体の状態によってはその量をうまく消化吸収できないため、まずは少量から摂取をはじめて徐々に増やしていくのがよいとされています。
たんぱく質摂取が重要な理由
人の体は水分60%、たんぱく質15~20%、脂質13~20%、ミネラル5%、炭水化物1%でできています。体は新陳代謝により細胞を入れ替えています。丈夫な体を作るためには、水分の次に構成量の多いたんぱく質を摂取する必要があります。
体内の細胞は老若男女を問わず日々入れ替わります。たんぱく質をしっかり摂ることができないと、それこそ不調の原因ともなりかねません。また、たんぱく質は体の中に蓄えることができないので、毎食摂取する必要があります。
ある程度のたんぱく質を摂取できるようになったら、糖質の摂取量に気を付けながら、鉄分や亜鉛、ビタミンB、ビタミンC、ビタミンE等を摂取していただきます。
しかし、栄養療法を行う際には、決して焦ってはいけません。特に胃腸の弱い方などは、体の変化を確認しながら徐々に摂取量を増やすことが重要です。変化を感じられるまでには、結果として数か月単位の時間が必要となることもあります。
マイナス思考からの脱却
例えば不快な症状がある場合、その原因が何かを知るために病院を受診して検査を受ける方が多いと思います。そして特に身体に異常がなかった場合でもそれを喜ぶことなく、逆に不安になる方もいらっしゃると思います。
そのような場合、セカンドオピニオンを求めて病院を受診したり、ネット検索で情報を集めて不安を解消しようと考えるのではないかと思います。
しかし、慢性疲労症候群の方の場合はそもそもまだまだ情報が乏しく、病院をはしごしたくても診てもらえる病院や先生を探すのも一苦労です。
また、ネット検索をしてもネガティブな情報は目につくものの、なかなかポジティブな情報を得ることができないのではないかと思います。
結果として不安がさらに大きくなるような悪循環に陥りやすく、自律神経のバランスが乱れたり、症状の悪化(増大)や新たな症状が出現しやすいと考えます。
つまり、不安な気持ちを抱えたままでいると症状を悪化させたり新たな症状を生み出すことにつながります。そのため、不安な気持ち=マイナス思考を抱えたままにしない(自分の意識を症状以外の物事に向けるよう努力する)ことも症状解決への一歩となります。
ご自分でできること
マイナス思考から脱却するために、当院でお話している内容をご紹介します。
①不安や辛い思いは言葉や文字にして表に出すようにする
例えば下のイラストのように無理に自分の心の中に閉じ込めてしまうのはよくないことです。自分の感情に蓋をせず外に出して発散させましょう。誰かに話して発散できれば良いですが、それが難しければ文字に起こしてみるとよいでしょう。

②ストレスになりそうな事柄や人間関係などを極力避ける
ストレスの原因となる事柄に対して触れる時間が減れば減るほど、心(自律神経)の安定につながります。逃げる(避ける)ことは決して悪ではありません。まずはご自身の心身の安定の確保を第一優先にして頂きたいと思います。
③マイナスな情報にふれる時間を減らす
最近ではGoogle症候群やネット検索症候群なんていう言葉もあるそうです。慢性疲労症候群に限らない事ですが、まずは、テレビを見る時間やスマホに触る時間を減らすように努力してもらいます。睡眠時にはスマホは枕元に置かずに手の届かないところでの充電をお勧めします。
④熱中できるものを見つける
短時間からでもいいので何か熱中できるものを見つけるようにします。なぜなら、何かに熱中している時間中は意識がその物事に向くため、不安な気持ちや辛い症状から離れることができる可能性が高くなります。ご自身が楽しめるようなことをしたり、美味しいものを食べることなども同様の効果があるでしょう。
⑤リラックスする(ぼーっとする)時間をつくる
リラックスして頭を休める、具体的には「ぼーっとする時間」を作ることにより、副交感神経優位となり、脳にとっていい状況が作られます。脳がリラックスしていないと生体は交感神経優位になりやすい状態になります。
例えば、お風呂にゆっくりと入る、自分の好きな音楽を聴く、良い匂いを嗅ぐ、旅行に行った時の写真をみたり、DVDをみたり等、体調に合わせて行うとよいでしょう。
⑥日記をつける
食事の内容やその日思ったことや感じたこと、また、どのように1日過ごしたかを書いてもらいます。そして、日記を見てご自分の思考や行動を振り返って確認し、必要があれば改善していただきます。
⑦腹式呼吸を行う
人はストレスを感じると無意識のうちに浅い呼吸になります。意識して腹式呼吸を行うことによって副交感神経の働きが活発となり、心身をリラックスさせる効果があります。起床時や睡眠前等に意識して行っていただきます。
腹式呼吸のやり方としては、息を吸うときにおなかを意識して膨らませて、息を吐くときにおなかをへこませる方法です。息をゆっくり吸ってゆっくり吐きます。
⑧腸内環境を整える
腸内環境が乱れると脳がストレスを感じます。それとは逆に脳がストレスを感じても腸内環境が乱れます。「脳腸相関」と言い、脳と腸はお互いに影響しあっている関係にあります。腸内環境は心身の状態に大きく影響を及ぼします。ポジティブ思考を持つためにも、先ほどご紹介した食生活の見直しが必要になります。
マイナス思考から脱却するためには時間を要する場合が多く、大変なことではありますが、できることから初めてみましょう。
慢性疲労症候群の治療
一般的に慢性疲労症候群の治療には漢方薬や不安を解消するための投薬が行われます。慢性疲労症候群に対しての投薬というよりは、各症状に対して行われます。その他、認知行動療法や運動療法等が用いられます。
実際の症例
当院に来院された実際の症例をご紹介します。この患者さんは現在流行しているウィルス感染症罹患後に慢性疲労症候群の診断を受けたのち、当院に来院されました。当院に来院されるまでの間に数件の医療機関を受診されています。
症例
性別や年齢などは割愛させていただきます。
症状
すぐに疲労感が出てしまう、熟睡できない、不眠状態の日もある、体の痛み、体の痺れ、筋肉の緊張、体の冷え、熱感、体温調節がうまくいかない、頭痛、眼精疲労、食欲不振、脱力感等
治療
問診(カウンセリング)発症からのことや栄養状態、身体の状態をお聞きします。
その後、自律神経測定を行いBFI療法というタッチケアを行います。
BFI療法を行うと「オキシトシン」というホルモンが脳から発生し自律神経バランスが改善します。その結果、様々な症状が改善されます。オキシトシンは別名「幸せホルモン」「癒しホルモン」と言われています。
治療前
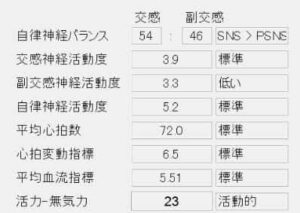
BFI療法を行った後に再度、自律神経測定を行いました。
治療後
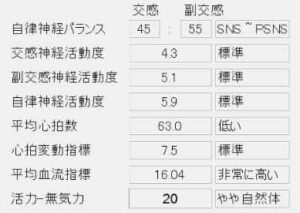
BFI療法を行った後には交感神経と副交感神経の数値に変化がみられました。
併せて、マイナス思考のお話や栄養に関するお話をします。
2回目の来院時には体の痛みや痺れ、筋肉の緊張に良い変化が現れたという事をご報告していただけました。
現在も治療は継続中ですが、症状に波はあるものの、初診時にあった様々な症状は明らかに減少・改善しています。
まだ完治したというわけではありませんが、先が見えない不安の中、症状の改善を実感していただけたというのは、なによりではないかと思います。
不安が解消されてくると、来院時の表情の変化や問診時の言葉にも変化が出てきます。
まとめ
慢性疲労症候群の方は、自律神経のバランスが乱れていることが多数報告されています。
今回の症例の方のようにウィルス感染症罹患後に身体の痛みや痺れ、冷えや脱力感などの症状が出現し、慢性疲労症候群と診断された場合でも、栄養やマイナス思考の見直し、脳疲労を改善させることにより改善が見られました。
現在、体を動かすのもつらいという方は、自ら取り組める事柄として、まず上に書いてあるような栄養や思考の見直しを試していただくといいと思います。
慢性疲労症候群と診断されてお悩みの方、短期間で改善するものではないかもしれませんが、病名やネットの情報にとらわれずに根気よく対処していくと、改善がみられるのではないかと思います。
今はとても不安な気持ちをお抱えのことと思いますが、このブログが症状解決への第一歩となれば幸いです。
慢性疲労症候群の長引く症状にお悩みの方や、治療内容に興味を持たれた方、まずは下記フォームよりお問い合わせください。